Maladie post-phlébitique
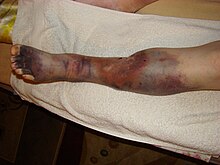
La maladie post-phlébitique est une complication chronique d'une thrombose veineuse profonde (appelée communément phlébite) associant à des degrés divers une sensation de lourdeurs des jambes, des varices, œdème des membres inférieurs, des troubles trophiques pouvant aller jusqu'à un ulcère de jambe.
Épidémiologie
modifierCette affection complique un cinquième à la moitié des patients ayant fait une thrombose veineuse profonde ce qui correspond à une incidence annuelle comprise entre 1 et 3 pour 1,000 personnes[1]. Les formes sévères concernent près de 6 % des patients après dix ans d'évolution, quelle que soit la durée de l'anticoagulation[2].
Les facteurs de risque sont la présence d'une thrombose proximale (fémorale ou iliaque)[3], le surpoids[4], le caractère récidivant des phlébites[5] et la persistance d'une thrombose résiduelle[6].
Elle serait moins fréquente chez la personne âgée[7].
Physiopathologie
modifierMécaniquement, la thrombose veineuse profonde entraîne une gêne au retour veineux, avec une surpression veineuse profonde, et une dilatation des veines superficielles de suppléances, entraînant une incontinence valvulaire profonde et superficielle. L'insuffisance veineuse post-thrombotique est surtout profonde, l'insuffisance veineuse superficielle, elle, y est souvent associée ou précède son apparition. La perte de potentiel des valvules entraînant le reflux sanguin est appelé syndrome de dévalvulation. Il est décelé au cours d'un écho-doppler, qui permettra également de quantifier en millisecondes le temps de reflux.
Description
modifierIl s'agit d'une insuffisance veineuse secondaire (dans le sens qu'elle est due à une autre maladie, la thrombose veineuse profonde). Son évolution est d'autant plus sévère lorsque la phlébite initiale a été étendue ou lorsque les premières manifestations ont été importantes[8].
Plusieurs scores ont été développés afin d'essayer de quantifier la gravité de la maladie[1].
Elle peut altérer significativement la qualité de vie[9] et peut ouvrir droit, en France, à la carte CMI (Carte Mobilité Inclusion) selon sa gravité.
Traitement
modifierLa prise en charge de la maladie a fait l'objet de la publication de recommandations par l'American Heart Association en 2014[1].
La thrombose veineuse profonde est traitée par un anticoagulant oral donné de manière prolongée. Une contention élastique des membres inférieurs est classiquement prescrite mais son intérêt dans la prévention de la maladie post-phlébitique est discutée[10].
En curatif, l'intérêt de la contention reste empirique[1]. Celles des médicaments veinotoniques (rutosides, hidrosmine et defibrotide (en)) semblent faibles[11]. L'exercice physique peut en améliorer les symptômes[12].
En cas d'ulcère veineux, la contention[13] et la prise de pentoxifylline[14] accélèrent la cicatrisation.
Notes et références
modifier- (en) Kahn SR, Comerota AJ, Cushman M. et al. « The postthrombotic syndrome: Evidence-based prevention, diagnosis, and treatment strategies: A scientific statement from the American Heart Association » Circulation 2014;130:1636-1661.
- (en) Schulman S, Lindmarker P, Holmstrom M et al. « Post-thrombotic syndrome, recurrence, and death 10 years after the first episode of venous thromboembolism treated with warfarin for 6 weeks or 6 months » J Thromb Haemost. 2006;4:734–742.
- (en) Stain M, Schonauer V, Minar E et al. « The post-thrombotic syndrome: risk factors and impact on the course of thrombotic disease » J Thromb Haemost. 2005;3:2671–2676.
- (en) Galanaud JP, Holcroft CA, Rodger MA et al. « Predictors of post-thrombotic syndrome in a population with a first deep vein thrombosis and no primary venous insufficiency » J Thromb Haemost. 2013;11:474–480.
- (en) Labropoulos N, Jen J, Jen H, Gasparis AP, Tassiopoulos AK, « Recurrent deep vein thrombosis: long-term incidence and natural history » Ann Surg. 2010;251:749–753.
- (en) Tick LW, Doggen CJ, Rosendaal FR et al. « Predictors of the post-thrombotic syndrome with non-invasive venous examinations in patients 6 weeks after a first episode of deep vein thrombosis » J Thromb Haemost. 2010;8:2685–2692.
- (en) Tick LW, Kramer MH, Rosendaal FR, Faber WR, Doggen CJ, « Risk factors for post-thrombotic syndrome in patients with a first deep venous thrombosis » J Thromb Haemost. 2008;6:2075–2081
- (en) Kahn SR, Shrier I, Julian JA et al. « Determinants and time course of the post-thrombotic syndrome after acute deep venous thrombosis » Ann Intern Med. 2008;149:698–707
- (en) Kahn SR, Shbaklo H, Lamping DL et al. « Determinants of health-related quality of life during the 2 years following deep vein thrombosis » J Thromb Haemost. 2008;6:1105–1112
- (en) Kahn SR, Shapiro S, Wells PS. et al. « Compression stockings to prevent post-thrombotic syndrome: a randomised placebo-controlled trial » Lancet 2014;383:880–888.
- (en) Cohen JM, Akl EA, Kahn SR, « Pharmacologic and compression therapies for postthrombotic syndrome: a systematic review of randomized controlled trials » Chest 2012;141:308–320
- (en) Kahn SR, Shrier I, Shapiro S. et al. « Six-month exercise training program to treat post-thrombotic syndrome: a randomized controlled two-centre trial » CMAJ. 2011;183:37–44.
- (en) O’Meara S, Cullum N, Nelson EA, Dumville JC, « Compression for venous leg ulcers » Cochrane Database Syst Rev. 2012;11:CD000265.
- (en) Jull AB, Arroll B, Parag V, Waters J, « Pentoxifylline for treating venous leg ulcers » Cochrane Database Syst Rev. 2012;12:CD001733.